- 膝関節
- 股関節
- 肘関節
- 手関節
- 手指関節
- 腰椎椎間関節

慢性疾患(中高年・高齢者外来)

慢性疾患(中高年・高齢者外来)

変形性関節症は加齢によって脆弱となった関節構成帯への過度なメカニカルストレスによって引き起こされる病態である。加齢だけの因子ではなく、遺伝子素因を背景として、使いすぎ、体重負荷、外傷などをきっかけに、軟骨磨耗が生じ、それが進行して発症します。
変形性膝関節症は、高齢者になるほど罹患率が高く、主な症状には膝の痛みと水がたまることがあります。軽度の場合、鎮痛剤を使ったり、膝関節内にヒアルロン酸の注射をしたりします。また運動器リハビリテーションや膝を温める物理療法を行います。重症の場合は手術治療を検討します。関節鏡(内視鏡)手術、高位脛骨骨切り術(骨を切って矯正する)、人工膝関節置換術などがあります。
変形性股関節症は、初期には立ち上がりや歩き始めに足の付け根に痛みを感じます。進行するとその痛みが強くなり、持続痛(常に痛む)や夜間痛(夜寝ていても痛む)が出現するようになります。保存療法で症状がとれない場合、骨切り術や人工股関節置換術が検討されます。
脊柱管狭窄症は、年齢や変性に伴って生じる靭帯の肥厚や、骨棘(骨の一部が棘状に突出したもの)により、脊柱管(神経が通る管)が狭くなり、中を通る脊髄(せきずい)や馬尾(ばび:神経根の束)、神経根(しんけいこん)が圧迫される疾患で、多くは頚椎や腰椎に起こります。
好発年齢は50〜80歳くらいの中高年で、女性より男性に多くみられます。
上記原因によって、神経が圧迫されると痛みやしびれ、筋力低下などの症状が現れます。
腰部脊柱管狭窄症の場合、特徴的な症状は、歩行と休息を繰り返す間歇性跛行(かんけつせいはこう)です(長い距離を続けて歩くことができなくなります)。腰痛は強くなく、安静時にほぼ症状はありませんが、立っていたり歩いたりすると、ふとももや膝から下にしびれや痛みが生じて歩きづらくなりますが、前かがみになったり、腰かけたりすると痛み・しびれが軽減します。
脊柱管狭窄症は、加齢、労働などによって変形した椎間板と、突出した骨などにより、神経が圧迫されることによって起こります。保存的治療はリハビリテーションやコルセット、神経ブロック、脊髄神経の血行を良くする薬物療法などがあります。保存療法で十分な効果が得られない場合は手術が行われることもあります。
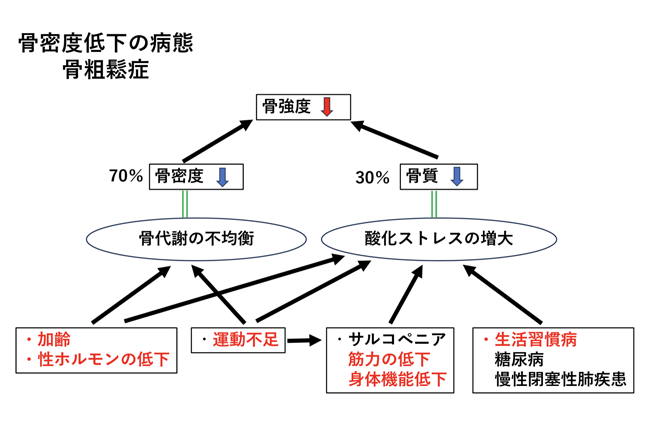
生活集習慣病である糖尿病、運動不足、腎機能障害、慢性閉塞性肺疾患(喫煙も含む)、薬の副作用、甲状腺疾患。加齢に伴うホルモン異常などによって骨密度が低下する病気を「骨粗鬆症(こつそしょうしょう)」といいます。特に女性ホルモンの低下とかかわりが深いため、40代以降の女性では早めの骨密度検査をお勧めします。
症状がなくても、骨粗鬆症になっている人は多いです。骨粗鬆症により骨がもろくなると、転んで手や肘をついた、尻餅をついた、くしゃみをした、などのわずかな衝撃で骨折してしまうことがあります。そして一旦骨折が生じると、ドミノ倒しのように続けて骨折していくことがあります。
骨折を起こすことで、日常生活動作の低下に大きく影響し、早期に治療を開始することは負の連鎖を断ち切ることにもつながります。
骨粗鬆症は、骨の強度が低下して、骨折しやすくなる状態をいいます。骨折を起こすと身体機能の低下をきたし、生活の質が低下し、寝たきりになる場合もあります。骨強度の約70%は骨密度により決まり、残りの30%は骨質により決まるといわれています。女性ホルモンの低下とかかわりが深いといわれていますので、40代以降の女性では早めの骨密度検査をお勧めします。
骨粗鬆症の治療の目的は骨密度の低下を抑え、骨折を防ぐことにあります。薬物療法、食事療法、運動療法を平行して行い、骨密度を高めましょう。
TOP